APDP, o lugar onde a Diabetes e as crianças são tratadas por tu
A Saúde Online foi conhecer a Ala Pediátrica da APDP e falar com a Dra. Raquel Coelho, pediatra especialista na Diabetes Tipo 1 na Criança e no Jovem com vista a desmistificar algumas ideias erradamente pré-concebidas.
A Associação Protetora dos Diabéticos de Portugal (APDP) funciona em quatro vertentes:
1- Clínica, disponibilizando consultas de várias especialidades (entre as quais, consultas de pediatria, cardiologia, pé diabético, oftalmologia, entre outras);
2- Investigação;
3- Associativa (enquanto associação de doentes);
4- Formativa, existindo cursos para pais de crianças ou jovens com diabetes, profissionais de saúde, professores e restante equipa escolar e para as pessoas com diabetes.
A Saúde Online foi conhecer o Departamento de Crianças e Jovens da APDP e falar com a Dra. Raquel Coelho, pediatra e coordenadora deste Departamento, com o objetivo de desmistificar algumas ideias pré-concebidas.

Dra. Raquel Coelho
Diabetes Tipo 1: o que é?
“A diabetes tipo 1 é uma doença crónica, autoimune, ou seja, em que o sistema imunitário do próprio destrói as células pancreáticas que produzem insulina, originando deficiência em insulina e, consequentemente, elevação da glicemia (glicose no sangue)”, esclarece a Dra. Raquel Coelho. Surge maioritariamente em crianças, adolescentes e jovens adultos, mas pode ocorrer em qualquer idade.
Sintomas
Relativamente aos sintomas que podem alertar para o diagnóstico de diabetes, a especialista em pediatria explicou que “as principais manifestações iniciais são: o aumento da quantidade e frequência das micções, durante o dia e a noite, podendo a criança acordar para fazer ‘xixi’ ou voltar a urinar na cama; sede intensa e aumento da ingestão de líquidos; aumento da ingestão alimentar, mas, apesar disso, perda de peso. Também pode ocorrer falta de força, irritabilidade ou infeções fúngicas vaginais recorrentes. Quando o diagnóstico é efetuado mais tardiamente, podem existir sinais de desidratação, vómitos, dor de cabeça, dor abdominal, respiração rápida e alterações da consciência”, esclarece.
O objetivo, explica, “é que os pais e os cuidadores estejam alerta para os sintomas mais típicos e, caso se verifique alguma destas queixas, fazer de imediato uma avaliação da glicemia capilar.
Como é efetuado o diagnóstico?
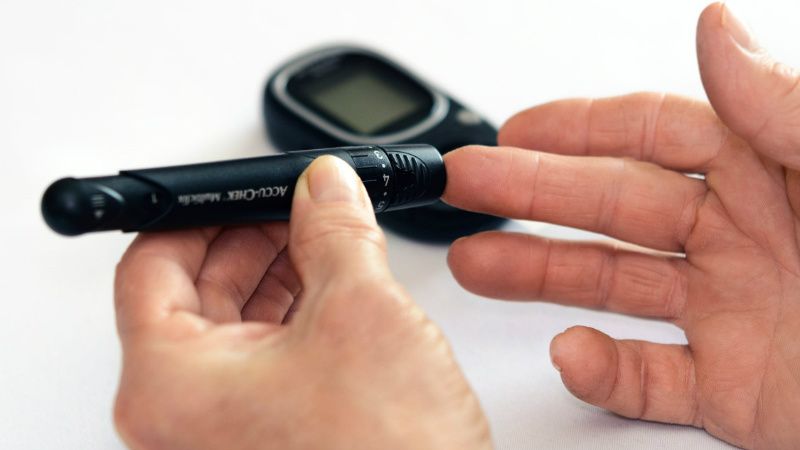
Exemplo de como é realizada a punção capilar
O diagnóstico é feito avaliando a glicemia através de uma punção capilar (na região lateral da ponta do dedo).
“Se se confirmar o diagnóstico de diabetes, a criança deve ser rapidamente observada num centro com experiência nesta doença ou num serviço de urgência hospitalar”, sendo de extrema importância que o “tratamento com insulina seja instituído o mais precocemente possível”.
Explica que a APDP recebe crianças e jovens desde a fase inaugural do diagnóstico ou mais tarde, que se deslocam com o propósito de “procurar apoio e seguimento multidisciplinar na associação, encaminhadas dos hospitais por não ter consultas especializadas de diabetes ou para uma segunda opinião”. Além disso, recebe também crianças e jovens oriundas de outros países.
A especialista em pediatria explica às crianças ou jovens com diabetes que “os objetivos de vida são os mesmos, com ou sem diabetes, pois o que querem fazer e o empenho com que realizam cada tarefa para alcançar o sucesso deve ser igual, adaptando o tratamento às diversas circunstâncias do dia-a-dia.”
Reação dos pais e crianças à doença

Sala de espera da Ala Pediátrica
“O diagnóstico de uma doença em idade pediátrica tem grande impacto na criança, no jovem e na sua família, sobretudo na fase inicial em que ainda não existe o conhecimento necessário para ultrapassar os desafios que vão surgindo no dia-a-dia”, esclarece, enfatizando a importância da educação terapêutica. Esclarece que “quanto maior for o conhecimento dos pais e dos restantes cuidadores, maior será a tranquilidade e a capacidade para gerir a [agora diferente] rotina diária”.
Quais os tipos de tratamentos disponíveis?

Bomba de insulina
De acordo com a pediatra, “a diabetes tipo 1 implica tratamento com insulina, assegurado através de múltiplas administrações diárias, com canetas de insulina, ou através de um sistema de perfusão contínua subcutânea de insulina, vulgarmente designado como bomba de insulina”.
A bomba de insulina “é um tratamento mais fisiológico, que permite imitar a secreção pancreática de insulina e que se associa a um melhor controlo metabólico, com menor risco de hipoglicemia, nomeadamente de hipoglicemia grave”, sendo, portanto, na sua opinião, “uma importante mais-valia”. O objetivo do tratamento, quer com canetas quer com bomba de insulina, “é permitir que a glicemia esteja num nível considerado adequado durante a maior parte do tempo”.
Nutrição, um bem-me-quer e não mal-me-quer
A APDP dispõe de várias consultas de especialidade, nomeadamente de enfermagem, nutrição e psicologia.
Como refere a Dra. Raquel Coelho, “a educação terapêutica é fundamental”, devendo esta ser “multidisciplinar, envolvendo a equipa médica, a equipa de enfermagem, a equipa de nutrição e, muitas vezes, o apoio da equipa de psicologia”. Portanto, “existe a possibilidade e, habitualmente assim acontece na APDP, de, no mesmo dia, a criança ser observada pelo médico, enfermeiro, nutricionista e psicólogo”, explica.
Simultaneamente são também realizados, sempre que necessário, “exames complementares de diagnóstico, como análises e rastreio de oftalmologia”.
Esta panóplia de consultas e exames de diagnóstico acontece normalmente no dia da consulta, até porque, como a própria especialista diz “a área de influência da APDP estende-se por todo o território nacional”, querendo isto dizer que existem crianças que vêm de regiões distantes e até de outros países.
Restrição alimentar: é mesmo necessária?

Conversa sobre nutrição com as crianças da APDP
Tal como na restante população pediátrica, “a criança com diabetes tipo 1 deve ter uma alimentação saudável e estilos de vida saudáveis”. Ou seja, a sua alimentação deve ser adequada de forma a “permitir um crescimento e desenvolvimento normal com um aporte calórico adequado à sua idade e às suas necessidades”.
Portanto, é importante ter uma alimentação saudável, sem necessidade de ser restritiva. Resumidamente, estas crianças e jovens podem comer doces, “desde que de uma forma ocasional”, como acontece com qualquer outra criança.
É possível que as crianças evoluam da Diabetes tipo 1 para a Diabetes tipo 2?
Apesar de esta ser uma dúvida comum, as crianças diagnosticadas com diabetes tipo 1 não evoluem para diabetes tipo 2, uma vez que são “dois processos totalmente distintos”, como nos explica a Dra. Raquel Coelho. Alerta ainda que “é importante não confundir a diabetes tipo 1 com a diabetes tipo 2. Na diabetes tipo 2 existe resistência à ação da insulina e associação frequente com obesidade. Devido ao aumento da prevalência do excesso de peso e da obesidade nas crianças e jovens, a diabetes tipo 2 tem vindo a aumentar nesta faixa da população. Como tal, a alimentação, a prática de atividade física e o controlo do peso corporal são de extrema importância. Na diabetes tipo 2 o tratamento é habitualmente oral, com comprimidos que vão melhorar a ação da insulina, havendo casos em que também é prescrita a toma de insulina”, salienta.
Que as complicações que podem advir da doença?

Das situações agudas, “a mais frequente é a hipoglicemia – quando a glicemia desce abaixo do valor que considerado normal (70 mg/dL)”.
Nessas situações, “o tratamento deve ser imediato”, mas esclarece que “é uma complicação que não deve ser encarada com grande preocupação, exceto se forem hipoglicemias frequentes ou hipoglicemias graves”.
As complicações da diabetes a longo prazo podem surgir em diversos órgãos como “nos olhos (cegueira), nos rins e no coração.”
No entanto, “o adequado controlo metabólico desde uma fase precoce da doença diminui consideravelmente o risco de complicações a longo prazo”. Salienta ainda que “é essencial rastrear estas complicações de modo a que sejam detetadas e tratadas precocemente, evitando o seu aparecimento ou a sua progressão” e que “a evolução do tratamento e dos cuidados prestados tem tido uma melhoria constante, pelo que, em idade pediátrica as complicações são raras”.
“O objetivo é que as crianças mantenham um bom controlo metabólico que permita minimizar, de uma forma significativa, as complicações e o impacto da doença no seu dia-a-dia, na sua vida social, familiar e escolar e no seu desenvolvimento e crescimento – que deve ser normal”, clarifica.
O mesmo diagnóstico em idades diferentes: Qual a diferença?
Nas crianças mais pequenas, “os cuidados estão totalmente dependentes dos pais e/ou de outros cuidadores. Em idade pediátrica, as crianças e jovens passam uma grande parte do seu tempo na escola – entre 30 e 35 horas por semana –, o que implica que a escola tenha capacidade para dar continuidade ao tratamento que estas crianças e jovens precisam”.
É precisamente por esse motivo que “a comunicação entre a família, a equipa de saúde e a escola tem de ser privilegiada e fácil”. Há que envolver a escola neste processo com “um objetivo comum que é o bem-estar da criança”, facilitando assim a sua plena integração nas atividades curriculares e extracurriculares.
“Independentemente da idade há sempre uma consciência desta nova situação, porque a diabetes implica mudanças na rotina do dia-a-dia. Obviamente que a reação de uma criança com 5 anos ou de um adolescente é diferente, porque estão em fases diferentes da sua vida. Na adolescência, sendo uma fase da vida de adaptação, crescimento e de aquisição de autonomia, o tratamento e as mudanças da rotina diária podem ser um desafio, o que pode dificultar o controlo metabólico do jovem”., esclarece.
Enaltece, no entanto, que “é necessário que o adolescente esteja motivado” para desempenhar certas tarefas, como ajustar as doses de insulina à ingestão de hidratos de carbono e à atividade física.
“Na adaptação à doença, o apoio psicológico é essencial e deve ser disponibilizado. É um dos aspetos do tratamento que pode ter grande impacto no controlo da doença”, explica.
A escola e a Diabetes Tipo 1: o desconhecimento e a necessidade de aprendizagem

Crianças na sala de aula
“A diabetes tipo 1 é uma das doenças crónicas mais prevalentes em idade pediátrica e, segundo os dados de 2016 do Observatório Nacional da Diabetes, existem em Portugal cerca de 3180 crianças e jovens com idade até aos 19 anos com esta doença”, declara.
A maioria das escolas “tem apenas uma ou um número reduzido de crianças ou jovens com diabetes”. Assim sendo, esta é uma doença com a qual o corpo docente e não-docente tem pouco contacto, precisando, portanto, de “formação sobre o tratamento e restantes cuidados”, diz.
Mais uma vez, volta a frisar que a educação terapêutica pode ajudar a desmistificar algumas noções erradas que os profissionais das escolas têm sobre a doença.
“As equipas de saúde escolar devem formar a escola nestes aspetos, sendo também importante salientar que existem cursos de formação para as equipas escolares a decorrer regularmente na APDP”, comenta. Estes decorrem ao longo do ano e são gratuitos. As escolas apenas têm de se inscrever para fazer o curso de formação.
Deve existir ainda um Plano de Saúde Individual para cada uma destas crianças e jovens que permite “pôr em prática o plano terapêutico”, e que reforça a articulação entre os cuidados de saúde primários, a equipa de diabetes, a família e a escola.
Formações da APDP, mais do que aprender trata-se de conviver

Sessão de formação para pais e cuidadores de crianças com Diabetes tipo 1
“A APDP tem um programa de formação estruturado que inclui a criança/jovem, os familiares (pais e restantes cuidadores) e a equipa escolar” e está aberto a todos aqueles que, de alguma forma, tenham contacto ou manifestem interesse na diabetes.
Isto é, de acordo com a médica, essencial para o sucesso da terapêutica, sendo ainda importante frisar que, numa fase inicial, o papel dos pais é importante na “transmissão, à escola e a todos os que privam com a criança, da informação que lhes foi fornecida”.
A informação sobre as formações está disponível na página online da APDP. Para realizar a inscrição, basta apenas enviar um email ou telefonar a demonstrar interesse numa ou várias formações.
“Todos são bem-vindos, independentemente do local onde as crianças são seguidas”, afirmou a Dra. Raquel Coelho.
Reforça que a adesão tem sido crescente, especialmente por parte das equipas escolares, declarando que “os cursos tiveram de passar a ser mais regulares e o feedback tem sido muito bom”.
Existem ainda outras iniciativas como os campos de férias para jovens com diabetes. Estas iniciativas “têm um caráter educativo e recreativo e são uma oportunidade de partilha de experiências. Para estes jovens, é uma oportunidade de aprenderem, de se divertirem e de conviverem”, esclarece a especialista. Este ano, o campo de férias decorre entre 4 e 9 de agosto na Quinta do Crestelo, em Seia.
Sobre a associação
A Associação Protetora dos Diabéticos de Portugal (APDP) foi fundada em 1926 pelo Doutor Ernesto Roma, médico esse que trouxe a insulina dos EUA e introduziu-a em Portugal através da associação (que, nesse tempo longínquo, se designava “Associação Protetora dos Diabéticos Pobres”). O seu objetivo era a distribuição gratuita deste medicamento para todos aqueles que, por qualquer motivo, não o podiam adquirir, uma vez que, à data, era um fármaco muito dispendioso.
Veja os testemunhos de duas famílias com quem tivemos a oportunidade de privar durante a nossa visita à Ala Pediátrica da Associação Protetora dos Diabéticos de Portugal aqui.
Erica Quaresma